Александр Эфрон: «Мы ждем большого прорыва»
Светлана Савенок
Развитие здравоохранения
Ежегодный прирост заболеваемости онкологией в Смоленской области составляет порядка 4%. Это общемировая и общероссийская тенденция.

Одна из причин такого роста заключается в увеличении продолжительности жизни. «Чем дольше человек живет, тем больше он контактирует с канцерогенами: курит, обгорает на солнце, употребляет в пищу фаст–фуд, сахар, копченые и жареные продукты, имеет хронические инфекции или ожирение», — объясняют ученые. Кроме того, сказывается ухудшение экологической ситуации, наследственность и иные факторы.
И, конечно, строительство нового онкологического диспансера для Смоленской области — давно назревшая необходимость. Это позволит принципиально улучшить оказание профильной медицинской помощи, внедрить новые методики и технологии, — убежден главный онколог Смоленской области, главный врач областного онкодиспансера Александр Эфрон.
«Они и сейчас, во многом благодаря национальному проекту «Здравоохранение», внедряются, но, конечно, самое современное оборудование, которым будет располагать новый онкологический диспансер в Смоленске, будет на уровне крупнейших профильных клиник», — говорит Эфрон.
Что уж говорить, вся Смоленщина с нетерпением ждет введения в строй нового объекта здравоохранения…
В этой статье речь пойдет о механизмах запуска опухолей в организме, работе Смоленского онкодиспансера, новых способах лечения онкобольных и о том, что поможет избежать смертельной опасности.
Как и почему возникает онкология
Опухоли различных локализаций значительно отличаются между собой, как по причинам возникновения, так и механизмам развития, течению болезни и прогнозам лечения. Допустим, опухоль головного мозга или опухоль яичников или опухоль кишечника развиваются и протекают совершенно по разному, и лечение опухолей данных локализаций существенно отличается.
К сожалению, сегодня нет единого лекарства. Однако существуют так называемые типичные патологические процессы в организме, классический пример — воспалительная реакция. К таким типичным патологическим процесса относится и онкогенез.
Считается, что ежедневно у каждого человека на 1 миллион клеток возникает 1 атипичная клетка (происходит сбой в репарации ДНК), а надо понимать, что у человека миллиарды клеток, при этом у нас не происходит развитие рака. Почему? Потому что иммунная система человека распознает эти атипичные клетки по принципу «свой–чужой», атакует и убивает их, на этом все заканчивается. Как только эта система (противоопухолевый иммунитет) дает сбой — атипичная (раковая) клетка уходит из–под контроля, начинает делиться и дает начало расту опухоли. Затем растущая опухоль сама начинает выделять вещества, которые скрывают ее от «взора» нашего иммунитета.
Иммунотерапия — сегодня и завтра
Сейчас активно внедряется новое инновационное направление в лекарственном лечении опухолей — иммунотерапия, так называемые ингибиторы контрольных точек иммунитета. Нужно сказать, что пока эффективность этих препаратов изучена не для всех локализаций опухолей, назначения таких препаратов имеет свои показания и противопоказания. В Смоленской области иммунопрепараты широко используются в работе химиотерапевтических отделений с 2017 года. Ежегодно количество больных, получающих такой вид инновационного, дорогостоящего лечения растет, на сегодняшний день составляет около двух сотен человек. Да это очень дорогое лечение, но благодаря федеральному проекту по борьбе с онкологическими заболеваниями, оно стало доступно для всех, кому такое лечение показано.
Суть в том, что препараты, которые используются при данном методе лечения, дают иммунной системе возможность увидеть и распознавать раковую клетку, после чего своя иммунная система начинает «торпедировать» опухоль и в конечном итоге ее убивает.
Что касается токсичного воздействия на организм — стоит иметь в виду, что «безобидных» препаратов в онкологии нет. Это не витаминки и не эликсир молодости. Безусловно, иммунотерапия менее токсична, чем химиотерапия, легче переносится, но тоже имеет свои грозные осложнения. На сегодняшний день длительность такого лечения не показана более 2 лет.
Александр Эфрон:
— В мире и в нашей стране активно проводятся разработки новых препаратов, новых подходов лечения в этом направлении, и я думаю, уже скоро наступит время, когда иммунотерапия будет применима для лечения опухолей большинства локализаций. Сейчас появились аналогичные и достаточно эффективные отечественные препараты. А началось все с лечения метастатической меланомы. Это очень грозное онкологическое заболевание, и если раньше все больные четвертой стадией меланомы погибали, то сейчас даже в такой критической ситуации благодаря иммунотерапии удается добиться выживания 30% больных. Иммунотерапия позволяет взять болезнь под контроль, и даже если метастазы полностью не исчезают, иммунная система надежно их блокирует. Повторю, что назначения этих препаратов имеет строгие показания, которые определены клиническими рекомендациями.
Важно, что отечественные препараты в качестве ничуть не уступают зарубежным.
Александр Эфрон:
— Мы проводили лечение и зарубежными, и российскими препаратами, и отечественный препарат очень хорошо себя показал. Действительно эффективно. Конечно, это очень дорогое лечение. При необходимости сочетания 2 препаратов (т.н. двойная блокада) их стоимость может доходить до 6 миллионов рублей за курс лечения одного больного.
Отмечу, что благодаря реализации онкологической программы финансирование ощутимо улучшилось. Раньше это было бы невозможно — мы только слышали про современные препараты на конгрессах и съездах. А сейчас есть возможность проводить современное лечение всем, кому оно показано. Кстати, в богатой Америке только 38 процентов населения может позволить себе такое дорогое лечение.
Конечно, онкология развивается семимильными шагами, идет прогресс молекулярно–генетических исследований. Мы ждем большого прорыва. Лечение онкологических заболеваний станет персонифицированным, появятся новые классы эффективных препаратов. И всё это уже доступно и будет доступно жителям нашего региона. В перспективе в нашем диспансере планируется организация собственной лаборатории с возможностью полногеномного секвенирования, так как без этого невозможно будет качественно лечить онкологические заболевания.
Как попасть на прием в смоленский онкодиспансер
Чтобы попасть на прием к онкологу поликлиники онкодиспансера, смолянин должен вначале обратиться в поликлинику по месту жительства к своему терапевту, рассказать о своих подозрениях, сдать анализы, пройти обследование (УЗИ, рентген и т.д.) и получить направление. И только имея такое направление можно попасть на прием в онкодиспансер. Такая последовательность действий едина во всех регионах страны, поскольку, если онкодиспансеры начнут принимать всех обратившихся (которые зачастую «сами ставят себе диагноз»), то больные, которые действительно страдают злокачественными заболеваниями, не смогут попасть к доктору, который им действительно необходим.
Важно! Сегодня региональная электронная медицинская информационная система (МИС) позволяет любому врачу поликлиники напрямую записать вас в электронном виде на прием к онкологу онкологического диспансера, если доктор выставил для этого показания, и больному даже не надо звонить в колцентр и записываться на прием самостоятельно.
Александр Эфрон:
— Для информации, хочу озвучить телефоны нашего колцентра для записи на прием: 35-59-86, 38-49-53. Подчеркиваю, что звонить надо в колцентр, а не как раньше в регистратуру. Приезжать в онкодиспансер не обязательно.
Записаться можно, если терапевт, хирург, любой другой специалист или онколог поликлиники заподозрит онкологическое заболевание. Потому что (повторюсь), если к нам все пойдут напрямую, как в обычную поликлинику, то у нас будут такие очереди, что реальные онкологические больные никогда не попадут к онкологу, соответственно, несвоевременно будет начато лечение. Наша поликлиника рассчитана на 100 посещений в смену, реальный прием — 150 человек в смену при норме 18 человек. Каждый онколог принимает 25–30 человек, еще большая нагрузка на врачей приведет к потере качества. Кстати, сейчас на базе поликлиники в г. Рославль организован ЦАОП (центр амбулаторной онконкологической помощи), который курирует все прилегающие южные районы области, до конца 2023 года на базе Вяземской поликлиники будет организован аналогичный ЦАОП, который будет курировать все прилежащие западные районы области, записаться и получить консультацию онколога можно и нужно в ЦАОП.
Когда диспансеризация спасает жизнь
Отметим сразу: диспансеризация и профилактические осмотры показаны всем в обязательном порядке! Это позволяет сохранить здоровье, а иногда и жизнь. Сейчас в диспансеризацию включен большой блок исследований направленных на раннюю диагностику многих онкологических заболеваний. Женщинам после 40 лет необходимо обязательно раз год делать маммографию, молодым женщинам — УЗИ молочных желез. Помните, рак молочной железы у женщин занимает 1 место.
Также женщины должны обязательно быть осмотрены гинекологом или акушеркой им должно быть выполнено цитологическое исследование с цервикального канала шейки матки, обязательно ежегодно. Этот простой метод позволяет диагностировать грозное заболевание — рак шейки матки на ранних стадиях.
Мужчинам после 40 лет положено сдавать анализ крови на ПСА (простатспецифический антиген), после лет 59 — ежегодно, для своевременного выявления рака предстательной железы. Всем, и мужчинам и женщинам, после 40 лет необходимо сдавать анализ кала на скрытую кровь, причем иммунохимическим тестом, а лучше количественным иммунохимическим тестом, для профилактики и раннего выявления колоректального рака. Этот простой анализ позволяет в разы снизить смертность от рака прямой и толстой ки шки.
шки.
При наличии подозрений ваш участковый терапевт направит вас на углубленную диспансеризацию.
К сожалению, наши люди упорно игнорируют диспансеризацию и профилактические осмотры, сидят дома до последнего, а потом все становятся виноваты. Сейчас департамент здравоохранения, региональный фонд ОМС, страховые компании, поликлиники делают все возможное для привлечения населения к этому процессу: смс–рассылки есть, обзвоны по телефону, в сельской местности — подворовые обходы. Государство гарантирует оплачиваемые дни, вменяет работодателю обязанность отпустить сотрудника в поликлинику для диспансеризации.
Скажу так, на одном из предприятий, где в ноябре–декабре прошлого года была организована диспансеризация, у 5 человек, которых ничего не беспокоило, выявили опухоли на ранних стадиях. На сегодняшний день все они успешно пролечены. Вовремя нашли и вовремя прооперировали. Обязательно нужно проходить диспансеризацию и профилактические осмотры, не устану повторять.
За границей платная медицина, люди боятся заболеть, поэтому что лечение очень дорогое, поэтому дисциплинированно проходят все профилактические осмотры. А у нас наоборот, боятся, что «что–то найдут», не хотят идти в поликлинику — очередь, неудобства, длительность ожидания и т.д. К сожалению, даже среди врачей встречаются запущенные случаи, когда просто боялись, терпели, не шли, находили массу причин оттянуть посещение онкодиспансера.
Онкология — приговор?
Раньше бытовало мнение, что онкология — приговор. Теперь иные времена, наука шагнула далеко вперед, и сейчас онкологию не нужно воспринимать как приговор, нужно воспринимать как хроническую болезнь, требующую длительного, а иногда и постоянного лечения. Важно: настрой человека на выздоровление — это 50% успеха.
Александр Эфрон:
— Понимание того, что онкологию следует воспринимать не как приговор, а как хроническую болезнь, среди онкологов укреплено. Во–первых, практически при всех онкологических заболеваниях на ранних стадиях можно добиться полного выздоровления. Но даже с 4–й стадией сейчас больные живут 5 и более лет.
Благодаря современной лучевой терапии, современным лекарственным препаратам, качеству хирургического лечения наши пациенты живут полноценной жизнью, ходят на работу, полностью социально адаптированы.
Сегодня пациенты с солитарными метастазами в печень, в легкие достаточно хорошо лечатся, а раньше это был приговор. Современные хирургические технологии позволяют выполнять обширные, комбинированные, мультивисцеральные операции.
Благодаря национальному проекту операционный блок нашего диспансера оснащен на уровне хороших центральных клиник, что позволяет безопасно выполнять серьёзнейшие операции.
Мы активно сотрудничаем с курирующим нашу область НМИЦ «Радиологии», при необходимости коллеги приезжают к нам для совместного выполнения сложных хирургических вмешательств на печени и поджелудочной железе, в ряде случаев мы направляем больных в Москву.
Мы регулярно проводим мастер–классы на базе диспансера, наши сотрудники регулярно посещают федеральные конференции и симпозиумы Современная лекарственная терапия до и после хирургического лечения позволяет улучшить качество жизни и продлить ее даже в сложных ситуациях.
Кадры. Где «растят» онкологов?
Онкология — это особая специальность, очень многопрофильная. Онколог должен быть и пульмонологом, и урологом, и гастроэнтерологом, и неврологом, и эндокринологом, и травматологом, и гинекологом, и колопроктологом, и психологом и много еще кем. Врач онколог на приеме должен знать всё и разбираться во всём.
Александр Эфрон:
— Хороших специалистов, конечно, надо воспитывать, молодежь надо растить. Сейчас у нас на кафедре онкологии учится много клинических ординаторов, специальность им нравится, конечно, их необходимо увлечь, заинтересовать, научить отношению к больным, потому что наши пациенты особенные. Когда человеку объявляют, что у него онкология и нужно начинать ее лечить — надо уметь это правильно преподнести. Очень важно найти нужные слова.
Сейчас у нас в поликлинике работает клинический психолог. Очень хорошо работает, больные очень положительно отзываются о такой инициативе, часто помощь психолога нужна не только самому больному, но и их родственникам. И это очень помогает.
Тем, у кого не горят глаза, с нами не по пути. Я каждый раз на это смотрю, когда приходят за направлениями в ординатуру, устраиваться на работу. Особенно это касается хирургических специальностей. Сейчас разрешено и мы берем ординаторов второго года обучения в качестве врача–стажера, конечно, они работают под контролем наших докторов.
Еще один важный аспект — сострадание к больному. Без сочувствия, без сострадания в медицине вообще делать нечего. Причем сострадания должно хватать на всех больных. И в этом плане моральная нагрузка у нас высокая. В поликлинике за смену через каждого доктора проходит минимум 25 человек. Физически и морально бывает очень сложно, представляете 25–30 человек и каждый со своими болями, горестями, страхами, далеко не все настроены лояльно, если возникает возврат или прогресс заболевания, что в онкологии нередко.
Что греха таить, есть тяжелые ситуации, когда мы бессильны чем–либо помочь. Конечно, весь негатив выливается на докторов поликлиники. Врач в любых ситуациях, даже если к тебе предъявляют несправедливые претензии, должен сдерживать свои эмоции, быть всегда вежливым и корректным — конечно, это очень тяжелая работа. От докторов требуется большая выдержка. Пациентам (особенно пожилым) надо все подробно рассказать, по несколько раз повторить — не всегда люди с первого раза понимают, куда идти и что делать, а в коридоре очередь. И если прием задерживается, тоже возникает недовольство уже с их стороны. Как руководитель для предотвращения развития синдрома выгорания (врачи тоже люди) планирую проводить психологические тренинги и занятия с персоналом.
Коллектив в поликлинике у нас в основном 40–45 лет, есть и тридцатилетние, двое молодых специалистов после ординатуры пришли в поликлинику работать. Уверен, что из них получатся хорошие внимательные врачи.
Очень важен не только врачебный состав, но и средний персонал, ведь результат лечения во многом зависит от сестер. Нагрузка на наших девчонок, особенно в хирургических стационарах, в реанимации, в хосписе очень высока. Я преклоняюсь перед сотрудниками нашего паллиативного отделения — это люди совершенно особенные. Как пришли со студенческой скамьи — так и остались. Не каждый захочет посвятить жизнь паллиативной помощи, это работа психологически очень тяжелая.
У нас в диспансере работают эксклюзивные специалисты: радиотерапевты, медицинские физики.
У нас очень хорошие связи с НМИЦ Радиологии, который нас курирует. Мы часто ездим в Обнинск, коллеги приезжают к нам и это очень здорово. Даже опытным и очень хорошим хирургам всегда есть чему поучиться у коллег.
Когда мы собираемся с другими главврачами — это ценнейший обмен опытом. И мне звонят врачи из других регионов, и я звоню, мы друг другу всегда готовы прийти на помощь. Задачи перед онкологической службой стоят очень высокие и даже амбициозные.
Как оперирующий хирург тоже всегда готов поучиться у наших топовых специалистов, мы все друг друга знаем и конечно же дружим. Меня так учили старшие товарищи: как только человек решил, что он все знает, все умеет — с этого момента можно карьеру хирурга заканчивать.
Оснащение и новые технологии
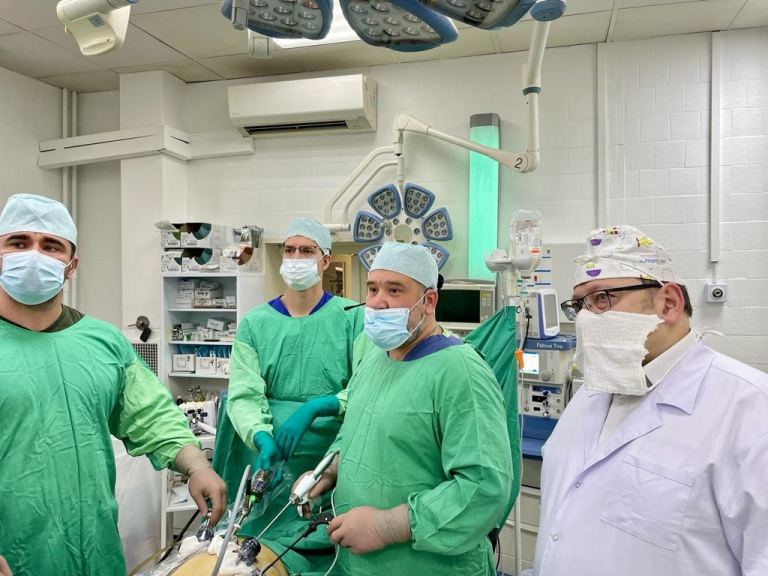
За последние годы смоленский онкодиспансер удалось существенно оснастить новым оборудованием.
Александр Эфрон:
— У нас есть всё, чтобы операции делать безопасными. Благодаря современным инструментам мы можем смелее отойти от крупных сосудов или других критически важных структур при удалении опухоли. В рамках онкологической программы онкодиспансер переоснащен современным компьютерным томографом, очень мощным — 160 срезов (раньше был на 16 срезов), одним из самых современных аппаратов МРТ.
Мы хорошо переоснастили патологоанатомическую службу для выполнения гистологических, иммунно–гистохимических исследований, молекулярно–генетических исследований — за этим будущее.
Радиотерапевтическое отделение у нас полностью оснащено самым современным оборудованием. На сегодняшний день это три линейных ускорителя. Ежедневно лечение в отделении получает более 100 человек. Ускорители позволяют максимально точно проводить облучение опухоли, исключив из зоны облучения даже миллиметры здоровой ткани, подвести к опухоли оптимальную дозу за минимальное время. Мы, хирурги, видим результаты такой лучевой терапии, когда опухоли практически полностью исчезают.
Конечно, мы с нетерпением ждем, когда будет построен новый онкодиспансер — у нас уже есть планы дальнейшего развития службы, внедрение новых технологий.
— Что с графиком строительства диспансера? Когда мы увидим это чудо?
— Надеемся, что по плану (I этап — к концу 24 года). Сейчас ведутся активные работы. Даже в выходные дни. Сроки конечно очень сжатые. Это будет только первый этап строительства диспансера — поликлиника, диагностические отделения, хирургические отделения, операционный блок с реанимацией, химиотерапевтические отделения. Палаты будут на 2–3 человека с отдельным душем, туалетом и гардеробом. Так что условия для больных будут совсем другие. Во вторую очередь планируется строительство радиологического корпуса, лабораторный корпус, паллиатив, хозяйственные постройки.
Что касается специалистов нового онкодиспансера — кадровый вопрос решается на опережение.
Александр Эфрон:
— Трудоустраиваем дополнительные кадры с учетом того, что будет новый диспансер. Уже сейчас у нас учится много клинических ординаторов. Мы заранее прорабатываем кадровый вопрос и с федеральными клиниками. Потребуется дополнительное число специалистов. Планируется, что наши специалисты пройдут обучение в профильных федеральных центрах на оборудовании, аналогичном тому, что будет установлено в Смоленске.
В жизни всегда есть место чуду
Работая над этим материалом, конечно же, мы не могли не спросить Александра Эфрона, как он решил связать свою жизнь с борьбой с «чумой 21 века», остается ли он по–прежнему практикующим хирургом, и о том, бывают ли случаи чудесного исцеления.
— Александр Григорьевич, как вы пришли к тому, что стали онкологом?
— В институте сначала я собирался быть кардиологом, потом кардиохирургом, потом увлекся иммунологией, потом пришел в ординатуру хирургии, и хирургия мне понравилось. 25 лет отработал в отделении колопроктологии в «Красном кресте», мне действительно повезло, так как было у кого учиться . Мои учителя — Александр Борисович Куненков и ныне заведующий отделением, Марков Александр Михайлович. Они, конечно, были требовательными и иногда даже жесткими старшими товарищами, но зато одними из самых опытных хирургов. Они воспитали меня как хирурга. В отделении тогда мы постоянно оперировали больных по поводу колоректального рака. Я, конечно, увлекался и онкологией, ездил на все конгрессы, съезды симпозиумы, закончил аспирантуру в институте колопроктологии. Всегда наше отделение работало в тесной связи с нашим онкодиспансером. И в 2016 году я был назначен на должность главного врача диспансера.
— Вы были широко известны в регионе как классный хирург. А вот эта работа главным врачом отбирает время… Не жаль?
— Я продолжаю оперировать на постоянной основе и в онкодиспансере, и периодически в отделении колопроктологии, не забываю свое отделение. Конечно, лично для меня переход на новое место работы был очень болезненным, ведь 25 лет — это немалый срок. Но сейчас онкодиспансер и весь наш коллектив стал для меня тоже родным, ответственность, конечно, огромная, работа сложная, но интересная.
— Как коллектив принял нового руководителя?
— Хотя Смоленск маленький город, и мы все друг друга знали, думаю, сначала была некоторая настороженность, я присматривался, ко мне присматривались. Возможно ожидали каких–то резких кадровых перемен. Но точки соприкосновения, диалог нашли быстро, так как я себя считаю прежде всего врачом, а уже потом администратором. Ситуация постепенно меняется, но об этом уже судить не мне, а прежде всего нашим пациентам. Руководителем, считаю, надо быть прежде всего справедливым.
— Александр Григорьевич, в вашей практике были случаи чудесного исцеления?
— Да, были. Есть и случаи, когда оперируем и думаем, процесс очень распространенный, наверняка будет прогрессировать или наступит рецидив, а проходят годы и все у человека нормально, люди счастливо живут, рожают детей.
